GLAUCOMES.FR
Site d'information sur le glaucome

GLAUCOMES.FR
Site d'information sur le glaucome
Un livre sur le glaucome destiné aux patients : Le glaucome. Prévenir, dépister et traiter
Ce livre, écrit par l'auteur de ce site, est publié aux éditions Odile Jacob. Il a pour but d'expliquer le glaucome aux patients et à leurs proches. Il comprend des chapitres généraux sur les mécanismes, les signes, le diagnostic, les traitements et le suivi, mais aussi des chapitres consacrés aux différents types de glaucome. Son ambition est de répondre aux questions que les patients et leurs proches se posent, et de les accompagner dans leur vie de tous les jours.
Ce lien permet d'en lire les 24 premières pages.
Glaucome : l'essentiel
Le glaucome est une neuropathie optique progressive responsable d’une détérioration irréversible du champ visuel qui peut évoluer jusqu’à la cécité.
Le principal facteur de risque est l'élévation de la pression intraoculaire.
Les anglo-saxons surnomment le glaucome "le voleur de vue silencieux" (the silent thief of sight) en raison de son caractère insidieux.
L'objectif de ce site est de fournir les informations actualisées les plus complètes possibles sur les glaucomes de l'adulte.
Le glaucome en résumé
Qu'est-ce que le glaucome?
Le glaucome est une atteinte progressive du nerf optique responsable d'une détérioration irréversible du champ visuel : des trous se forment insidieusement dans le champ de vision, et peuvent s'étendre jusqu'à conduire à la cécité. Le principal facteur de risque du glaucome est une pression intraoculaire (aussi appelée tension oculaire) trop élevée. Mais il existe des glaucomes à pression normale.
Qu'est-ce que la pression intraoculaire?
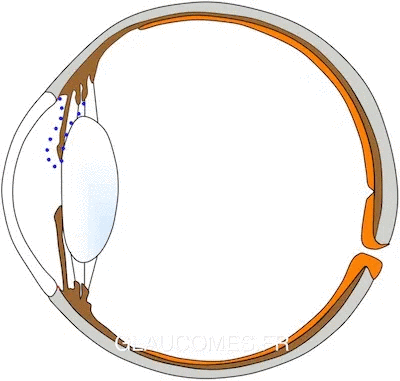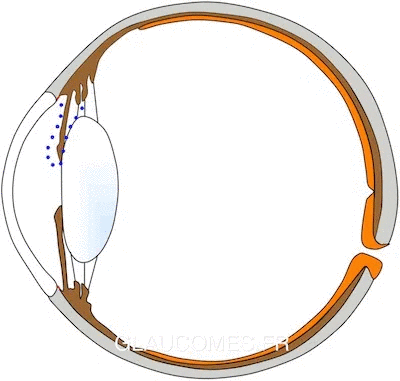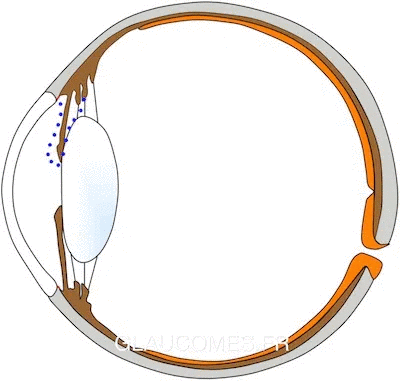
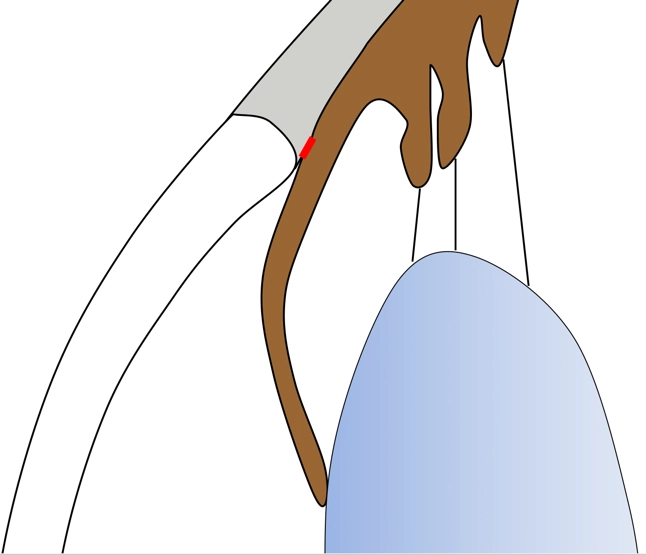
L’œil est une structure molle comme un ballon en caoutchouc. C’est la production interne de liquide (l’humeur aqueuse) qui, comme l’air dans le ballon, lui donne sa forme sphérique. Ce liquide sort de l'œil en passant par un filtre appelé trabéculum (en rouge sur le dessin ci-dessous) et par une voie accessoire, la voie uvéosclérale. L'humeur aqueuse est ainsi renouvelée totalement toutes les 90 mn environ. Quand le liquide s’écoule facilement, la pression intraoculaire ou PIO reste peu élevée. En revanche, si le trabéculum devient moins perméable, ou bien si l'iris s'appose contre lui, le liquide sort moins facilement de l'œil, et la pression intraoculaire s'élève.
Actualités du Glaucome
Mars 26
Oreiller contre le glaucome : une fausse bonne idée?
Multiplier les oreillers pour surélever la tête quand on a un glaucome provoque une élévation de la pression intraoculaire. Le mécanisme est une gêne au retour veineux provoquée par la flexion du cou. Une étude que vient de publier le BJO le confirme.
La bonne pratique pour élever la tête au-dessus du cœur consiste à utiliser un oreiller triangulaire de 30° ou bien un lit articulé, de façon à éviter la flexion du cou.
Lien
Voir toutes les actualités
Glaucomes à angle ouvert ou à angle fermé : quelle différence?
L'humeur aqueuse s'évacue hors de l'œil en passant par un filtre appelé trabéculum (en rouge sur le dessin).
Dans les glaucomes à angle ouvert, l'angle formé par l'iris et le trabéculum est ouvert : l'iris ne gêne pas le passage de l'humeur aqueuse. C'est le trabéculum qui devient moins perméable. Le liquide s’accumule dans l’œil et la pression s’élève. C'est le cas dans l'image ci-dessous.
Cliquer sur l'image pour voir les légendes
Dans les glaucomes par fermeture de l'angle, l'angle formé par l'iris et le trabéculum est fermé: c'est l'iris qui obstrue le passage vers le trabéculum (voir image ci-dessous), et empêche l'humeur aqueuse de s'évacuer hors de l'œil.
Lire la suite ici.
Pression intraoculaire et glaucome
Une pression intraoculaire trop élevée provoque la perte progressive des fibres nerveuses rétiniennes à l’endroit où elles se rejoignent pour constituer le nerf optique.
Des trous ("scotomes") se forment alors insidieusement dans notre champ visuel.
Mais cette notion de pression trop élevée varie selon les individus : on peut avoir une pression intraoculaire très élevée mais avoir aussi un nerf optique très “costaud”, et ainsi pas de glaucome. On parle alors de simple "hypertonie oculaire". Inversement, certains patients ont une pression “normale” mais un nerf optique très fragile qui ne supporte pas cette pression et s’abîme : on parle alors de glaucome à pression normale.
Signes du glaucome
Il n'y en a aucun ! Strictement aucun ! C’est ce qui paraît le plus bizarre à tous les patients.
Quand on parle de pression trop élevée dans l’œil, on imagine un œil prêt à exploser, et après l’énoncé du diagnostic on a souvent l’impression d’avoir l’œil lourd, gonflé... En fait, en dehors des cas rarissimes où la pression s’élève énormément et de façon très brutale, on ne ressent rien. L’élévation de la pression étant très progressive, elle est strictement indolore.
De plus, le glaucome, pendant très longtemps, abîme l’œil sans donner aucun signe visuel : la mort des fibres optiques provoque des trous dans le champ de vision, mais notre cerveau masque ces zones (voir ici). C’est seulement quand ces zones envahissent la presque totalité du champ de vision que l’on ressent une gêne, et dans ces cas-là on est proche de la cécité.
Pour comprendre ce phénomène de masquage, je vous propose de découvrir un trou dans votre champ visuel, que vous n’aviez pourtant jamais remarqué. Il correspond à l’émergence du nerf optique dans l’œil : à cet emplacement, il n’existe pas de capteurs, c’est la "tache aveugle". voir le paragraphe "champ visuel".
Il faut mettre à part un cas très particulier, le glaucome aigu. La fermeture brusque et complète de l'angle iridocornéen provoque une élévation importante et brutale de la pression intraoculaire. Les symptômes du glaucome aigu sont bruyants : l'œil est rouge et douloureux. Les douleurs peuvent irradier autour de l'œil et vers la tête. Elles s'accompagnent parfois de nausées et de vomissements. Comme tous les yeux rouges et douloureux, il s'agit d'une urgence ophtalmologique.
Attention : les glaucomes par fermeture de l'angle ne sont pas tous des glaucomes aigus.
Les glaucomes par fermeture de l'angle sont généralement insidieux et indolores car l'angle se ferme de façon progressive et incomplète.
Calculer son risque de glaucome
En France environ 1 million de personnes sont atteintes de glaucome, dont la moitié ignorent leur maladie. Certains facteurs augmentent le risque d'être atteint. Deux facteurs de risque sont essentiels : l'existence de glaucome dans la famille, et l'âge. Après 45 ans, le risque d'avoir un glaucome double tous les 10 ans.
Comment fait-on le diagnostic de glaucome?
Plusieurs éléments peuvent alerter l'ophtalmologiste. Parmi les principaux, citons :
la pression intraoculaire, l’aspect de la tête du nerf optique, l’existence de cas de glaucome dans votre famille, l’âge, l’origine ethnique (Afrique noire ou Antilles), l’existence d’une myopie.
L'examen de l'angle permet de distinguer les glaucomes à angle ouvert et les glaucomes à angle fermé. Même en l'absence de glaucome avéré, il est toujours important de rechercher un risque de fermeture qui peut exposer à distance à un glaucome.
D’autres éléments peuvent aussi intervenir, comme l’épaisseur de la cornée (voir pachymétrie).
Des examens complémentaires vont permettre au moindre doute de rechercher une atteinte liée au glaucome. Ce sont le champ visuel et l'OCT.
Si ces examens ne montrent pas d'atteinte glaucomateuse, une surveillance régulière est mise en place. Les premiers examens pratiqués permettent d'établir une base de référence. Si une modification de ces examens survient, cela affirmera le diagnostic de glaucome. Le glaucome est en effet une neuropathie optique progressive: mettre en évidence une progression permet d'établir le diagnostic de glaucome.
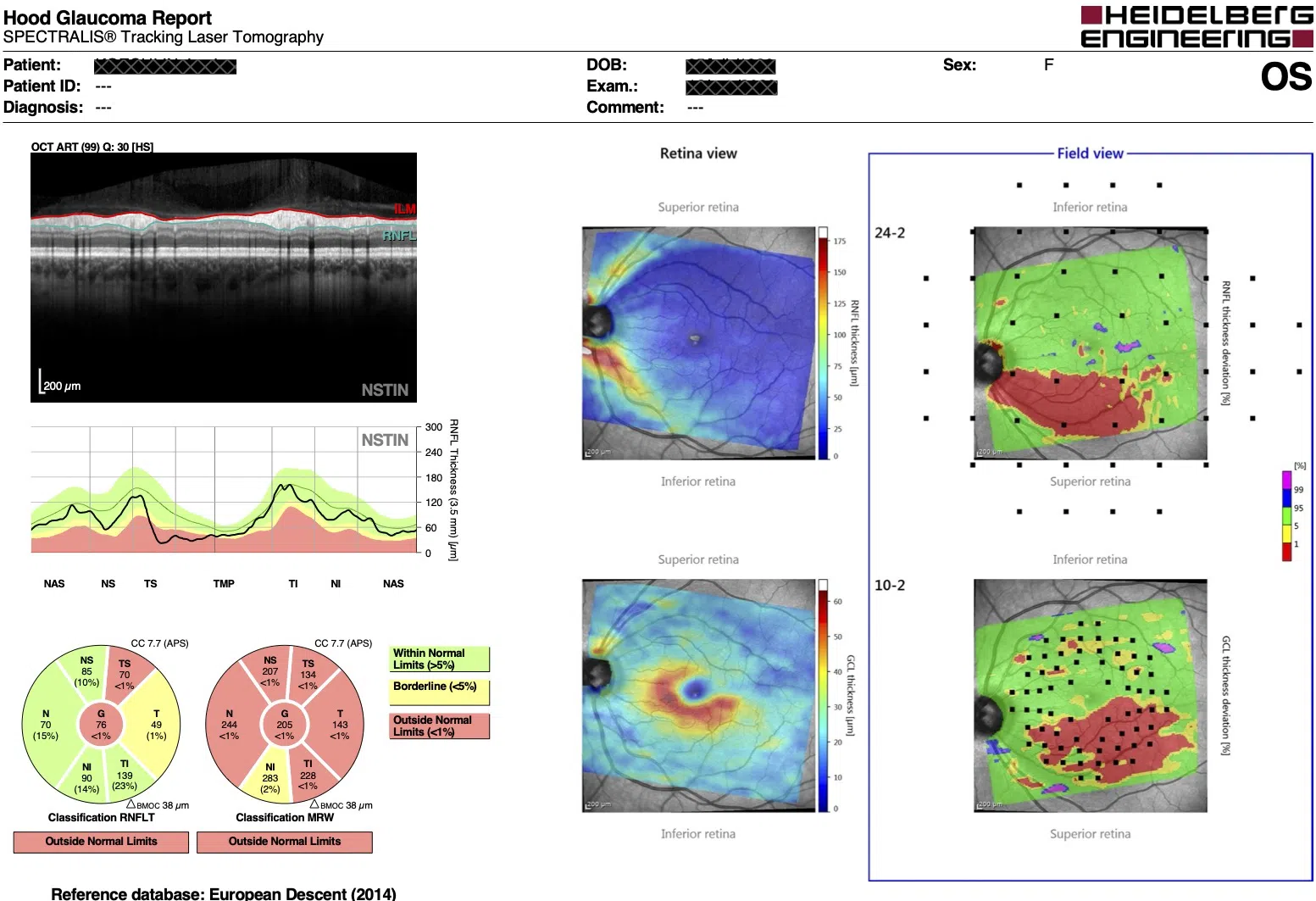
L'examen du champ visuel dans le glaucome
Quand nous regardons la route en conduisant, si un vélo surgit sur notre droite, nous le percevons immédiatement, bien avant qu’il soit devant nous. Nous le percevons dès qu’il entre dans notre champ de vision. Le glaucome ne diminue pas (sauf très tard) notre acuité visuelle, mais il diminue notre capacité à voir sur le côté. Des trous (scotomes) se forment dans notre champ de vision. Ces anomalies restent très longtemps muettes.On ne se rend compte de rien, et on a l'impression d'avoir une vue parfaite. L’examen du champ visuel permet de repérer ces anomalies, de cartographier ces trous.
C’est un examen un peu fastidieux mais il donne des renseignements irremplaçables.
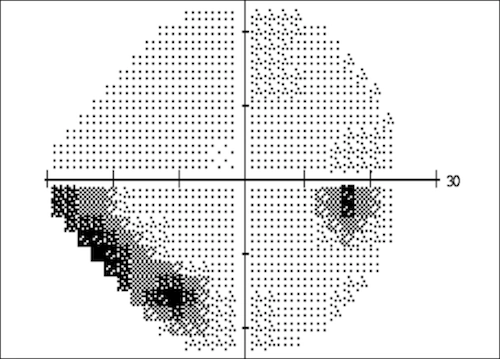
Atteinte du champ visuel dans un glaucome (œil droit)
la zone noire, à droite, correspond à la "tache aveugle". L'atteinte liée au glaucome est la zone grise en bas à gauche
L'OCT dans le glaucome
L'OCT spectral recherche des modifications de la structure des éléments de l'œil atteints en cas de glaucome: en particulier les fibres nerveuses rétiniennes et la tête du nerf optique. Il permet parfois d'affirmer le diagnostic de glaucome alors que le champ visuel est encore normal. Il participe, avec l'examen du champ visuel, à la surveillance de l'atteinte glaucomateuse.
Traitement du glaucome
Le traitement du glaucome a pour but de ralentir au maximum la perte des fibres nerveuses rétiniennes, et de préserver ainsi la vision. L’enjeu est important car la perte de ces fibres est irréversible. Le traitement ne peut pas permettre une récupération de ce qui est perdu. Il ne peut pas non "guérir" le glaucome.
Suivant la gravité et le type de glaucome, il existe différents types de traitements qui ont fait la preuve de leur efficacité : collyres, laser et chirurgie. Ils agissent tous en abaissant la pression intraoculaire. Certains médicaments ont pour but d'améliorer la circulation au niveau du nerf optique, ou de protéger les neurones. Aucun n'a fait la preuve de son efficacité, bien que ces voies de recherche soient prometteuses.
Les collyres abaissent la pression intraoculaire en diminuant la sécrétion d'humeur aqueuse ou en facilitant sa sortie de l'œil.
L'effet des collyres cesse après quelques heures. Les gouttes doivent donc être prises très régulièrement.
Le laser appelé trabéculoplastie agit en améliorant la perméabilité du trabéculum.
La chirurgie filtrante (trabéculectomie ou sclérectomie non perforante) est envisagée si, malgré les traitements précédents, la pression intraoculaire reste élevée et que le glaucome continue donc d'évoluer, entraînant une détérioration du champ visuel (voir paragraphe suivant).
De nouveaux types d'interventions sont en cours d'évaluation. Elles ont pour intérêt d'être moins invasives. Elles sont rassemblées sous l'acronyme anglo-saxon de MIGS (Minimally Invasive Glaucoma Surgery).
En cas de risque de glaucome par fermeture de l'angle, le premier geste consiste à pratiquer un petit trou dans l'iris (voir iridotomie). En cas de glaucome par fermeture de l'angle, le traitement de première intention est la chirurgie du cristallin (résultats de l'étude EAGLE publiés en octobre 2016).
Chirurgie du glaucome : quand, pourquoi, comment?
Dans de rares cas, le traitement médical (et éventuellement laser) ne permet pas d'abaisser suffisamment la pression intraoculaire. Cela signifie que les fibres optiques continuent de disparaître à une vitesse supérieure à la normale. Si la réserve de fibres optiques est suffisante pour être sûr que les pertes à venir n'entraîneront pas de handicap visuel pour le patient, on peut attendre. Sinon il faut envisager la chirurgie.
Son but est d'abaisser la pression intra-oculaire, en abaissant les pics, et en diminuant les fluctuations.
Le principe de la chirurgie filtrante consiste à créer une dérivation interne de l'humeur aqueuse. Le liquide sort de l'œil pour aller sous la conjonctive qui recouvre la sclère. La sortie de liquide ne se produit cependant pas directement sous la conjonctive: la construction d'un volet scléral permet d'obtenir une sorte de porte.
Il existe deux types de chirurgies filtrantes, selon que l'on laisse ou non une partie du filtre naturel de l'œil : la trabéculectomie et la sclérectomie non perforante.
Dans l'opération appelée sclérectomie non perforante, l'orifice que l'on crée pour permettre l'évacuation de l'humeur aqueuse n'est pas complet : on pratique une trabéculectomie externe non perforante, c'est-à-dire que l'on laisse en place la portion la plus interne du trabéculum. La baisse pressionnelle obtenue est statistiquement un peu moins importante à long terme que dans la chirurgie appelée trabéculectomie (perforante), mais les risques de complications liées dans les suites immédiates à une pression trop basse sont plus faibles.
La chirurgie appelée trabéculectomie consiste à obtenir une perforation complète.
Pour éviter que l'iris vienne s'accoler à l'orifice créé et empêche la sortie de l'humeur aqueuse, le chirurgien réalise un petit trou dans l'iris (iridectomie).
Le volet scléral joue un rôle très important dans la trabéculectomie: des sutures permettent de contrôler l'ouverture de cette petite porte pour limiter le débit de sortie de l'humeur aqueuse. Ce réglage peut être poursuivi même après l'opération. Certaines sutures peuvent en effet être retirées ou coupées par laser plusieurs jours après la chirurgie.
La cicatrisation de la conjonctive joue un rôle capital dans les suites des chirurgies filtrantes: une cicatrisation trop importante bloque la sortie de l'humeur aqueuse. Voilà pourquoi on utilise souvent, pendant et après l'opération, des produits qui freinent cette cicatrisation.
Un nouveau type de chirurgie est récemment apparue: la chirurgie micro-invasive, qui consiste à implanter à l'intérieur de l'œil des drains microscopiques. Voir ici.
Le cas très particulier des glaucomes réfractaires (ces glaucomes se définissent par leur résistance à la chirurgie filtrante classique) est abordé dans un chapitre spécial.
J'ai un glaucome : dois-je m’inquiéter?
Le glaucome est la deuxième cause de cécité dans les pays développés (après la DMLA) et la première cause de cécité absolue. Mais dans la grande majorité des cas le glaucome se soigne bien. La difficulté, c’est qu'il s'agit d'une affection chronique qui réclame donc un traitement et une surveillance à vie. La tentation peut être grande d’interrompre son traitement, d’autant qu’on n’en perçoit pendant longtemps aucune conséquence. Ne jamais suspendre le traitement et ne jamais arrêter la surveillance est une condition essentielle pour éviter l'apparition d'un handicap visuel.
Classification des principaux glaucomes
Les glaucomes se classifient d'abord selon l'angle entre l'iris et le trabéculum, filtre situé en périphérie de la cornée : voir plus haut.
On distingue en deuxième lieu
- les glaucomes primitifs : il n'existe pas d'affection responsable.
- les glaucomes secondaires : une affection sous-jacente est responsable du glaucome.
Les glaucomes à angle ouvert
Il existe trois sortes principales de glaucomes à angle ouvert :
- Le glaucome primitif à angle ouvert, qu'on nomme aussi glaucome chronique à angle ouvert.
- Le glaucome à pression normale, aussi nommé glaucome à basse pression.
- Les glaucomes secondaires à angle ouvert.
1. Le glaucome primitif à angle ouvert
Le glaucome primitif à angle ouvert (aussi appelé glaucome chronique à angle ouvert) est de très loin le glaucome le plus fréquent en France. On l'appelle "primitif" car il n'existe pas de cause extérieure responsable.
La raison pour laquelle le trabéculum devient imperméable est encore mal comprise. La détermination est en partie génétique. Il existe des facteurs qui augmentent le risque d'être atteint : âge, origine ethnique, myopie...
Voir la suite ici.
2. Le glaucome à pression normale
Le glaucome à pression normale se distingue du précédent par des chiffres de pression intraoculaire strictement normaux, même en tenant compte de la pachymétrie. C'est le glaucome à angle ouvert le plus fréquent au Japon. Sa fréquence en France est sous estimée.
Le glaucome à pression normale présente des facteurs de risque particuliers et nécessite des investigations particulières. Voir la suite ici.
3. Les glaucomes secondaires à angle ouvert
Ils sont nombreux mais beaucoup moins fréquents que les glaucomes primitifs.
Certains sont provoqués par un dépôt de pigment qui obstrue le trabéculum :
- le glaucome pigmentaire
- et le glaucome pseudo-exfoliatif.
Les autres causes sont rares, mais deux sont importantes :
- le glaucome cortisonique : un traitement prolongé par corticoïdes (surtout en collyre) doit le faire rechercher régulièrement,
- et le glaucome traumatique : un traumatisme de l'oeil peut léser le trabéculum provoquant un glaucome. En cas de traumatisme oculaire, l'examen systématique de l'angle recherche ces lésions qui passent sinon inaperçues.
Voir la suite ici.
Les glaucomes à angle fermé
1. Fermetures primitives
Le plus souvent cette obstruction est liée à une configuration anatomique particulière : des yeux petits et un cristallin qui, en grossissant avec l'âge, pousse l'iris tout près de la cornée. On parle alors de fermeture primitive (c'est à dire qui n'est pas liée à une autre affection). Le mécanisme principal est le bloc pupillaire pur. D'autres mécanismes peuvent être en causes. Ils sont détaillés ici.

L'obstruction peut se produire brutalement sur toute la circonférence du trabéculum : il s'agit alors d'une crise aiguë de fermeture de l'angle (autrefois appelée glaucome aigu). Mais le plus souvent l'obstruction est très progressive, conduisant à un glaucome chronique à angle fermé : la pression intraoculaire s'élève et provoque un glaucome totalement indolore et insidieux.
2. Fermetures secondaires
Dans certains cas, l'iris obstrue le trabéculum en raison d'une maladie, parfois passée inaperçue : on parle alors de glaucome par fermeture secondaire de l'angle : le cas le plus fréquent est le glaucome néovasculaire. Une membrane vient tapisser l'angle irido-cornéen, puis se rétracte, appliquant l'iris contre le trabéculum.
Actualités du Glaucome
Mars 26
Oreiller contre le glaucome : une fausse bonne idée?
Multiplier les oreillers pour surélever la tête quand on a un glaucome provoque une élévation de la pression intraoculaire. Le mécanisme est une gêne au retour veineux provoquée par la flexion du cou. Une étude que vient de publier le BJO le confirme.
La bonne pratique pour élever la tête au-dessus du cœur consiste à utiliser un oreiller triangulaire de 30° ou bien un lit articulé, de façon à éviter la flexion du cou.
Lien
Voir toutes les actualités
Les trucs pour bien passer le champ visuel
voir Conseils pratiques
Qu'est-ce que la papille?
voir Dictionnaire
Le glaucome peut-il s'attraper?
voir Questions-Réponses
Mise à jour: 7 mars 2026